اولین قسمت لوله ی گوارش دهان است. دهان به قسمتی گفته می شود که از لب ها شروع و به حلق منتهی می شود. دندان ها نیز در این بخش قرار دارند. دندان ها نقش اساسی در جویدن غذا دارند به نوعی گفته می شود که 32 عمل هضم غذا در دهان انسان انجام می شود
در قسمت اول این مقاله با انواع پوست و عادات مضر روزانه آشنا شدیم. حالا قصد داریم روتین های پوستی را معرفی کنیم
: مراحل روتین پوست روزانه
اول: شست و شو با شوینده ی مناسب
اولین قدم برای مراقبت روزانه از پوست پاک کردن آن از انواع آلودگی ها است. با توجه به نوع پوستتان از انواع فوم ، ژل و یا دستمال های مرطوب یا محلول های پاک کننده یا همان میسلار واتر ها می توانید استفاده کنید . بهتر است از آب ولرم استفاده نمایید.در روتین روز این مرحله برای پاک کردن آلودگی هایی ست که به دلیل استفاده از کرم های شب یا کرم های مراقبتی استفاده شده در شب گذشته بر روی پوست وجود دارند می باشد.بنابراین نیازی به استفاده از شوینده های بسیار قوی وجود ندارد
دوم: تونر
قدم دوم استفاده از تونر است.تونر ها محلول هایی هستند که پی اچ پوست را تنظیم کرده و با توجه به نوع آن، تونر ها ممکن است آبرسان، روشن کننده و یا تنظیم کننده چربی پوست باشند. علاوه بر این تونر ها باقی مانده ی آلودگی ها را نیز پاک میکنند
سوم:آبرسان یا مرطوب کننده با توجه به نوع پوست خود باید آبرسان و یا مرطوب کننده ی مورد نیاز پوست خود را استفاده کنید.بعضی محصولات هم آبرسان هستند و هم مرطوب کننده.اما برخی دیگر فقط یکی از این دو نوع هستند.آبرسان ها آب مورد نیاز پوست را به آن بر میگردانند و مرطوب کننده ها باعث ایجاد یک لایه روی پوست می شوند که آب و رطوبت پوست از آن خارج نشود
چهارم:کرم دور چشم
با توجه به سن و وضعیت پوست دور چشم خود باید از یک کرم یا سرم دور چشم استفاده نمایید که بهتر است در روتین روز از نوع اس پی اف دار آن به پوست دور چشم خود بزنید
پنجم: ضد آفتاب
استفاده از یک ضد آفتاب با اس پی اف متناسب با آب و هوای منطقه و نوع فلوئییدی یا کرمی متناسب با نوع پوست شخص، ضروری است
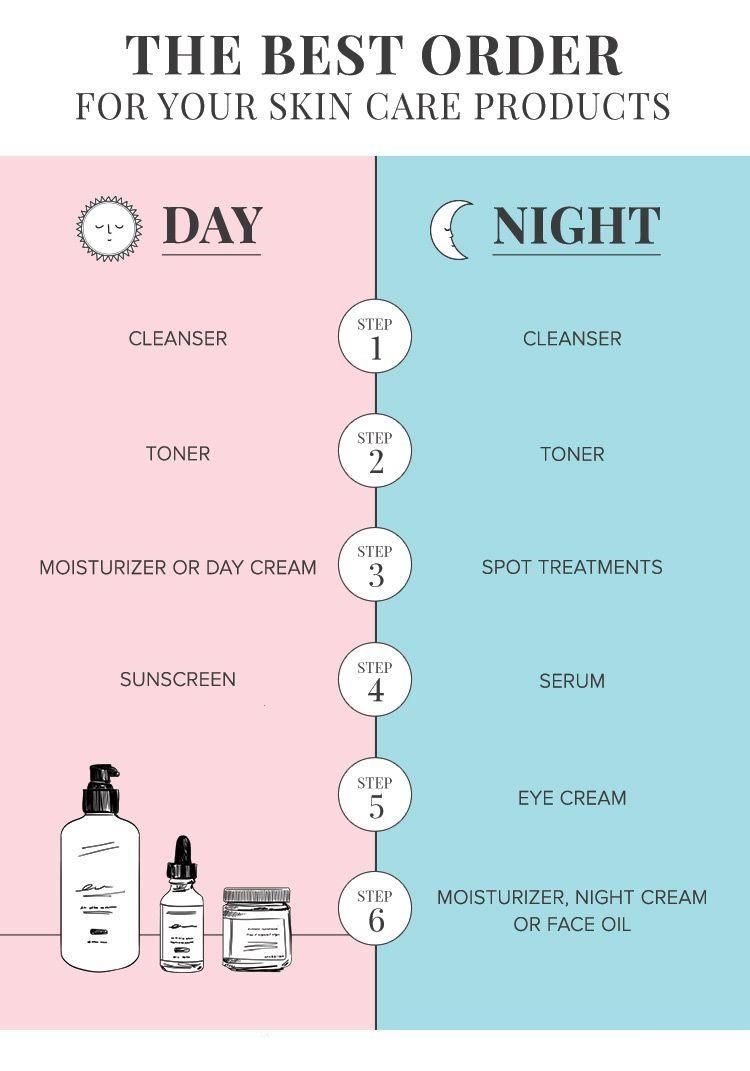
:روتین شب
اول: اگر آرایش دارید با توجه به نوع پوست خود از یک پاک کننده آرایش استفاده کنید
افراد با پوست خشک می توانند از روغن های پاکک کننده آرایش استفاده کنند و افراد با پوست چرب بهتر از است محلول ها استفاده کنند..برای پاک کردن آرایش سنگین صورت همواره شیر پاک کن گزینه ی مناسبی است.هم چنین برای پاک کردن آرایش چشم بهترین گزینه محلول های دو فاز است که آرایش چشم را به خوبی در خود حل کند.پس از پاک کردن آرایش باید از شوینده های صورت استفاده کنید.در روتین شب برخلاف روتین روز که بهتر است از شوینده های ملایم تر استفاده شود، در روتین شب باید از شوینده های قوی تر متناسب با پوست استفاده کرد
دوم:تونر
همانند روتین روز باید از یک تونر متناسب با نوع پوست استفاده کنید
سوم:درمان های موضعی
رذباید با توجه به نوع پوست درمان های موضعی را در این قسمت انجام دهید.اگر لک دارید از کرم ها یا ضد لک ها استفاده کنید،اگر جوش های موضعی دارید از ضد جوش ها استفاده کنید و اگر از روشن کننده برای پوست خود استفاده می کنید آن را به کل صورت بزنید
سوم: سرم ها
به طور کلی اگر قرار است از چندین محصول استفاده کنید ، باید از کمترین غلظت شروع کنید و در اخر غلیظ ترین محصول خود را استفاده کنید. در این مرحله می توانید از سرم های ضد چروک ، آبرسان و ضد لک استفاده کنید
چهارم:آبرسان و مرطوب کننده یا ضد چروک
در این مرحله می توانید از ضد چروک ها یا آبرسان و مرطوب کننده و یا کرم شب و کرم مغذی متناسب با نوع پوست خود استفاده کنید
پنجم:کرم دور چشم
از یک دور چشم متناسب با نوع پوست دور چشم خود استفاده کنید.باید به اندازه ی یک عدس از کرم دور چشم خود را روی دو انگشت حلقه قرار دهید و به صورت ضربه ای و آرام به پوست اطراف چشم خود بزنید
آنفولانزا یک بیماری ویروسی است که به شدت واگیردار و مسری است. ویروس آنفولانزا انواع مختلفی دارد. آنفولانزا نوعی عفونت ویروسی واگیردار است که اغلب به سیستم تنفسی فرد حمله میکند. برخلاف سرماخوردگی که علائم آن به کندی ظاهر می شود، علائم آنفولانزا به سرعت ظاهر شده و ظرف چند ساعت بیمار را درگیر میکند.
علائم آنفولانزا به طور کلی شامل موارد زیر است:
سرفه - تب - عطسه - گلودرد - سردرد - بدن درد - آبریزش بینی و چشم - خستگی - لرز
علاوه بر علائم فوق آنفولانزا می تواند باعث تهوع، استفراغ و اسهال به خصوص در کودکان نیز بشود.
افرادی که ریسک بالایی در مواجهه با ویروس آنفولانزا دارند باید بیش از سایرین مراقب باشند. افراد بالای 65 سال، کودکان زیر 5 سال، زنان باردار و افرادی که بیماریهای زمینهای مانند دیابت، بیماریهای قلبی و ریوی دارند، بیماران دچار نقص ایمنی و بیماران مبتلا به سرطان باید در صورت ابتلا به آنفولانزا سریعاً به پزشک مراجعه کرده و تحت درمان قرار گیرند.
درمان آنفولانزا
دراغلب موارد آنفولانزا با استراحت بیمار در منزل و درمان های حمایتی خود به خود بهبود مییابد. مهم ترین نکته این است که فرد در خانه بماند و مواجهه خود با دیگران را به حداقل برساند. چنانچه به آنفلوآنزا مبتلا شدید بهتر است موارد زیر را به دقت رعایت کنید:
- به مقدار کافی مایعات بنوشید. مایعات مناسب شامل آب، سوپ رقیق و آبمیوههای طبیعی کم شیرین است.
- برای کنترل علائمی نظیر تب و سردرد می توان از داروهای مسکن بدون نیاز به نسخه پزشک استفاده کرد.
- دست های خود را مرتب بشویید تا از گسترش ویروس در خانه جلوگیری کنید.
- برای عطسه و سرفه از دستمال یکبار مصرف استفاده کنید و دستمال های آلوده را در نایلون جداگانه انداخته، در آن را گره زده و به سطل آشغال بیندازید.
افراد مبتلا به مشکلات زمینه ای و برخی افراد که علائم آنفولانزا در آنها شدید بوده و یا طولانی شده حتماً باید از داروهای ضد ویروس استفاده کنند. برای افراد مبتلا به مشکلات زمینه ای این دارو باید طی 48 ساعت اولیه بیماری تجویز شود. زیرا هر چه زودتر از این داروها استفاده شود اثر بهتری خواهند داشت.
دوره نهفتگی ویروس آنفولانزا در بدن بین 1 تا 4 روز است یعنی ممکن است فرد به ویروس آلوده شده باشد ولی هنوز علائم بیماری در وی بروز نکرده باشد. حتی ممکن است فرد یک روز قبل از بروز علائم ویروس را به دیگران انتقال دهد.
ویروس آنفولانزا به راحتی از طریق سرفه، عطسه و یا صحبت کردن فرد آلوده منتشر شده و از طریق، دهان، بینی و یا چشم وارد بدن سایر افراد میشود. فرد سالم با دست زدن به سطوح آلوده به ویروس و لمس دهان، بینی و یا چشم خود می تواند دچار آنفولانزا شود.
پیشگیری از آنفولانزا
یکی از نکات مهم و ضروری در فصول سرد سال که فصول شایع شدن بیماری آنفولانزا است، بحث پیشگیری است. چند مورد بسیار مهم در رابطه با پیشگیری از آنفولانزا در این قسمت عنوان شده که بسیار موثر می باشد. این موارد عبارتند از:
1-از حضور در مکان های شلوغ و عمومی تا حد امکان بپرهیزید.
اجتناب از حضور در مکان های شلوغ و عمومی کاری دشوار است و معمولا افراد مجبور به رفت و آمد در اماکن شلوغ و پر ازدحام هستند. اما چنانچه حضور در این اماکن در فصول شیوع آنفولانزا به حداقل برسد تا حد زیادی ریسک ابتلا به آنفولانزا را کاهش خواهد داد. آنفلوانزا در مکان های شلوغ و بسته مثل مدارس، ادارات، مراکز درمانی و بیمارستانها به سرعت انتقال مییابد. افرادی که سیستم ایمنی ضعیف تری دارند بهتر است در فصول سرد سال از ماسک برای پوشاندن بینی و دهان به منظور پیشگیری از آنفولانزا استفاده کنند.
افراد سالم باید از افراد بیمار فاصله کافی داشته باشند و حتی الامکان تماس با فرد بیمار را به حداقل برسانند. سعی کنید بیش از 10 دقیقه در اتاق بیمار نمانید. برای کمک به بیمار فاصله حداقل یک متر را حفظ کنید و اتاق بیمار تهویه هوای مناسب داشته باشد.
2-دستان خود را به طور مرتب بشویید.
یکی از نکات بسیار موثر و مهم در پیشگیری از آنفولانزا شستن دست ها است. ویروس آنفولانزا می تواند تا 24 ساعت روی سطوح سخت باقی بماند و فرد سالم در صورت تماس با آن سطوح به راحتی آلوده شده و بیمار می گردد. بنابراین لازم است افراد حتما دست های خود را مرتب و به درستی شستشو دهند به خصوص قبل از تهیه و آماده سازی غذا و غذا خوردن.
در صورتی که در مکانی که هستید امکان شستشوی دست ها وجود ندارد لازم است یک ژل ضدعفونی کننده دست با خود داشته باشید و در صورت لمس سطوحی مثل دستگیره در و پریز برق و استفاده از جاهای عمومی مانند عابر بانک و مواردی از این قبیل دست های خود را با کمک آن ژل ضدعفونی کنید. سعی کنید بیرون منزل از لمس کردن دهان، بینی و چشم ها خودداری کنید چون به این طریق ویروس به راحتی وارد بدن شما شده و بیماری ایجاد می گردد. برای شستن دست ها بهتر است از آب گرم و مایع صابون استفاده کنید و دست ها را به درستی و حداقل به مدت 20 ثانیه کاملاً شسته و سپس به دقت آب کشی نمایید و با کمک حوله یا دستمال آن را بهدرستی خشک کنید. در اماکن عمومی پس از شستشو و خشک کردن دست ها دستگیره در را با یک دستمال تمیز باز کنید و پس از خروج دستمال را در سطل زباله بیاندازید.
3-سیستم ایمنی خود را تقویت کنید.
یکی دیگر از راه ها برای پیشگیری از آنفولانزا تقویت سیستم ایمنی می باشد. تقویت سیستم ایمنی علاوه بر این که باعث پیشگیری از ابتلا به آنفولانزا میشود در صورت بروز آنفولانزا نیزعلائم بیماری را کمتر و طول دوره بیماری را کوتاهتر میکند.
برای تقویت سیستم ایمنی باید خواب کافی داشته باشید حداقل 7 ساعت خواب شبانه به تقویت سیستم ایمنی کمک میکند. انجام تمرینات ورزشی مستمر حداقل 30 دقیقه در روز و هفته ای سه بار باعث تقویت سیستم ایمنی می گردد.
تغذیه سالم و مناسب نیز باعث تقویت سیستم ایمنی می شود. مصرف شکر، غذاهای ناسالم و چرب باید به حداقل برسد و در عوض میوهها و سبزیجات را که حاوی ویتامینها و آنتیاکسیدانها هستند باید به مقدار کافی مصرف کرد.
مکمل ها و مولتی ویتامین های موجود در داروخانه ها نیز می تواند مواد معدنی و ویتامین های لازم را برای افزایش قدرت سیستم ایمنی به بدن برساند.
4-هرسال واکسن آنفولانزا بزنید
واکسن انفولانزا به طور سالانه نیازمند به روز شدن است. محققان هر سال واکسن را با توجه به تغییرات ویروس آنفولانزا می سازند. بنابراین واکسن آنفولانزا باید مربوط به همان سال باشد برخی افراد تصور می کنند چون یک بار واکسن آنفولانزا دریافت کرده اند دیگر نیازی به تزریق آن ندارند. در صورتی که این تصور کاملاً غلط است. زیرا همانگونه که عنوان شد با توجه به تغییرات ویروس واکسن باید به طور سالانه به روز شود تا بتواند بدن را بر علیه ویروس مقاوم کند. پس از تزریق واکسن حداقل دو هفته زمان لازم است تا واکسن به طور کامل اثر کند. تزریق واکسن تا حدود 40 تا 60 درصد خطر ابتلا به آنفولانزا را کاهش می دهد و چنانچه فرد با وجود تزریق واکسن دچار آنفولانزا شود بیماری وی بسیار سبک تر خواهد بود و شدت بیماری کمتر از حالت عادی است.
به دلیل احتمال بروز مشکلات جدی ناشی از آنفولانزا در افراد بالای 65 سال پزشکان توصیه میکنند این افراد حتما هر سال قبل از شروع فصل شیوع آنفولانزا نسبت به تزریق واکسن مبادرت کنند. علاوه برافراد بالای 65 سال، کودکان کمتر از 5 سال، زنان باردار، افراد مبتلا به بیماری های قلبی و ریوی، بیماران مبتلا به دیابت، بیماران دچار نقص ایمنی مثل بیماران مبتلا به HIV و بیماران سرطانی باید به موقع واکسن آنفولانزا را تزریق کنند.
5-سطوح زا به دقت تمیز و ضدعفونی کنید
اگر فردی در منزل شما دچار آنفولانزا شده لازم است برای کاهش خطر ابتلای سایر اعضای خانواده به آنفولانزا علاوه بر رعایت نکات ذکر شده سطوح را به دقت تمیز و ضدعفونی کنید. این کار باعث از بین رفتن ویروس های احتمالی روی سطوح شده و احتمال ابتلای سایر اعضای خانواده را به آنفولانزا به شدت کاهش خواهد داد. با کمک یک پاک کننده و ضدعفونی کننده مناسب جاهایی مثل دستگیره در، پریز و کلیدهای برق و سایر سطوح را به دقت تمیز کنید. لازم است هنگام ضدعفونی کردن این نقاط از دستکش مناسب و ماسک استفاده کنید. چنانچه بیمار از گوشی تلفن منزل، ریموت کنترل وسایل الکترونیکی و لپ تاپ و مواردی از این قبیل استفاده می کند این وسائل نیز باید به درستی تمیز شوند.
به موقع به پزشک مراجعه کنید
افراد بالای 65 سال و سایر افرادی که قبلاً ذکر شد و احتمال خطر در آنها بالاتر است باید در صورت بروز علائم آنفولانزا هر چه سریع تر به پزشک مراجعه کنند. آنفولانزا درمان خاصی ندارد و فقط با کمک برخی داروها می توان علائم آن را کمی کنترل کرد. اما در افرادی که جزو گروه پرخطر هستند مراجعه به پزشک در مراحل اولیه بیماری ضروری است. زیرا ممکن است پزشک لازم بداند که برای آنها داروهای ضدویروس مانند تامی فلو تجویز کند. این داروها چنانچه در 48 ساعت اولیه شروع علائم مصرف شوند تاثیر مناسبی خواهند داشت و علاوه بر اینکه طول دوره بیماری را کوتاهتر میکند، شدت علائم بیماری را نیز کمتر میکند و خطر مواردی مانند ذات الریه و بستری شدن در بیمارستان و حتی مرگ را کاهش می دهد.
محل کار شما مکانی است که بیشتر ساعات روز را در آنجا سپری می کنید و ممکن است تعداد زیادی مراجعه کننده داشته باشید. برای اینکه خطر ابتلاء به ویروس کرونا را به حداقل برسانید، باید به توصیههای سازمان جهانی بهداشت توجه کنید و این توصیه ها را به کار ببرید
اخیرا سرم ها در میان محصولات مراقبت از پوست طرفداران زیادی پیدا کردند، اما چرا؟؟؟ برای پاسخ دادن به این پرسش، ابتدا باید بدانیم سرم ها چه هستند و چه کاری انجام می دهند؟
سرم ها، محلول هایی غنی از مولکول های کوچکی هستند که به عمق پوست نفوذ می کنند و غلظت بالایی از مواد فعال را به پوست می رسانند. در واقع تفاوت سرم ها با کرم ها و لوسیون ها این است که در سرم ها بسیاری از ترکیبات غیرضروری حذف شده و به جای آن، ترکیبات موثر با غلظت بالا، جایگزین شده است.
اگر بخواهیم این مورد را با مثال ساده ای توضیح بدهیم سرم ها را می توان به وسایل الکترونیکی جدید تشبیه کرد که اغلب سریع تر و سبک تر هستند!! بله سرم ها این گونه اند نسبت به سایر فرآورده های پوستی سبک ترند و سریع تر به پوست نفوذ می کنند. سرم ها، در خیلی از مشکلات پوستی مانند چروک، لک و آکنه و ... بسیار موثر هستند، چون ترکیبات موثر موجود در آنها، به طور مستقیم به لایه های عمقی پوست می رسد.
سرم ها بر دو نوع هستند؛ بر پایه آب و بر پایه چربی. البته اغلب سرم های موجود در بازار بر پایه آب هستند. سرم های بر پایه آب مولکول های ریزتری دارند، درنتیجه بیشتر نفوذ می کنند و لایه های داخلی پوست را تغذیه می کنند. سرم ها بر پایه چربی، مولکول های بزرگتری دارند و بیشتر در لایه های سطحی پوست می مانند.
چه کسانی باید سرم مصرف کنند؟
ما مصرف سرم را به کسانی توصیه می کنیم که پوست چرب دارند و یا به دنبال اثرات روشن کنندگی، ضدلک، ضد چروک و ضدآکنه هستند. علاوه بر این در فردی کهپوست بسیار خشکی دارد مصرف سرم قبل از کرم مرطوب کننده می تواند رطوبت رسانی به پوست را بهتر کند. مصرف سرم در سایر افراد سلیقگی است و به علاقه مصرف کننده نسبت به استفاده از سرم و یا حتی احساس خوشایندی که در فرد بعد از استفاده از این سری محصولات به دلیل بافت سبک آن ایجاد می شود، بستگی دارد.
بیشتر بخوانید: لک چیست و چگونه آن را درمان کنیم.
در خیلی از برندهای معروف آرایشی سرم روز و شب وجود دارد. تفاوت سرم روز و شب در چیست؟
سرم های روز عمدتا غلظت های پایین تری از مواد موثره نسبت به سرم های شب دارند و بافت آنها سبک تر است.
نکته دیگر اینکه مصرف سرم ها را به تدریج شروع کنید؛ به این صورت که ابتدا سرم شب را یک شب در میان مصرف کنید تا پوستتان با محصول سازگار شود. در ادامه می توان آن را هرشب مصرف کرد و بعد از گذشت چند روز سرم روز را هم اضافه کرد.
برخی از افراد می گویند که توانایی مالی برای تهیه سرم روز و شب را ندارند. برای آنها توصیه می کنیم که اگر تمایل داشته باشیم فقط یکی از سرم های روز و شب را تهیه کنیم، انتخاب سرم شب گزینه بهتری است.
آیا سرم ها را می توان به جای مرطوب کننده استفاده کرد؟
همه سرم ها خاصیت مرطوب کنندگی ندارند. این مسئله کاملا به نوع سرمی که استفاده می کنید بستگی دارد. اگر در سرم ترکیبات مرطوب کننده مانند هیالورونیک اسید و سرامید و ... وجود داشته باشد، به این معنی است که سرم، مرطوب کننده نیز می باشد. با این وجود مصرف سرم، به تنهایی به منظور اثر مرطوب کنندگی منطقی به نظر نمی رسد. به این دلیل که هر چند ترکیبات مرطوب کننده موجود در سرم، لایه های عمقی پوست را آبرسانی می کند، اما به دلیل اینکه این ترکیبات مانند لوسیون و کرم ها نمی تواند لایه ای در سطح پوست ایجاد کند پس آب موجود در پوست زودتر تبخیر می شود.
سرم ها را کی استفاده کنیم؟
به طور کلی سرم ها بعد از تمیز کردن پوست و قبل از مرطوب کننده استفاده می شوند.
ابتدا صورت خود را بشویید.
اگر پوست حساسی ندارید بعد از شستن و خشک کردن صورت، زمانی که پوست هنوز مرطوب است از سرم استفاده کنید، اما اگر پوست حساسی دارید 10 تا 15 دقیقه بعد از شستن صورت صبر کنید سپس از سرم استفاده کنید. دلیل آن هم این است که پوست مرطوب، ترکیبات را سریعتر جذب می کند و احتمال تحریک پوست بیشتر است.
بهترین حالت برای مصرف سرم این است که برای قسمت های مختلف صورت مثل بینی، پیشانی و گونه یک قطره یا مقداری که سطح پوست را بپوشاند، سرم استفاده کنید. سپس به آرامی حداقل به مدت 30 ثانیه به حالت ضربه ای یا پیانویی روی پوست بزنید. می توانید از هر دو دست برای این کار کمک بگیرید.
♦ به یاد داشته باشید برای پخش شدن سرم، پوست خود را نکشید، فشار یا مالش ندهید.
بعد از جذب شدن کامل سرم، می توانید از مرطوب کننده استفاده کنید. مرطوب کننده باعث می شود که مواد موثر موجود در سرم روی پوست باقی بماند و پوست درخشان تر به نظر برسد.
در صورتی که می خواهید آرایش کنید این کار را بعد از جذب کامل مرطوب کننده انجام دهید.
سرم ها را چند بار در روز باید استفاده کرد؟
بسته به نوع سرم دارد، برچسب روی محصول را حتما بخوانید اما اغلب یک یا دو بار در روز استفاده می شوند.
سرم ها گران تر از سایر محصولات پوستی هستند، آیا خرید آن به صرفه است؟
به دلیل اینکه سرم ها غلظت بالایی از ترکیبات موثر را دارند از سایر محصولات آرایشی گران تر هستند. اما چون مقدار کمتری از آنها استفاده می شود برای مدت طولانی تری می توان از آنها استفاده کرد.
هنگام مصرف سرم به یاد داشته باشید:
سرم ها می توانند تحریک پوستی ایجاد کنند. حتما قبل از شروع استفاده از آنها، تست پوستی انجام دهید.
از مصرف زیاد سرم خودداری کنید. به دلیل اینکه غلظت مواد موثر موجود در سرم بالاست، مقدار بیشتر آن نه تنها اثر بیشتری نداشته، بلکه پوست را هم تحریک کند.
سرم ها برای افرادی که بیماری های پوستی مزمن مانند اگزما دارند ممکن است مناسب نباشد. زیرا به دلیل سد پوستی ضعیف تر در این افراد ممکن است سرم سریعتر نفوذ کند و تحریک ایجاد کند.
برای داشتن پوست خوب، نیاز به وقت گذاشتن برای پوست خود را داریم.با استفاده از روتین پوست، شما برنامه دوره ای و روتینی برای پوستتان تعریف می کنید که به شادابی و سلامتی پوست چهره شما کمک می کند . روتین های مراقبتی پوست فقط برای پوست صورت نیستند و برای بدن ، دست ها و پاها هم بهتر است برنامه های منظم مراقبتی داشته باشیم .این روش مراقب از پوست نیاز به هزینه های زیاد ندارد و فقط با برنامه ریزی و انجام منظم این روش ها پوست صورتتان حال خوبی خواهد داشت. این نکته را در نظر داشته باشید که باید با نگهداری و مراقبت ، پوستتان را حفظ کنید و تنها با داشتنژن خوب ، صاحب پوست خوب نمی شوید
ویتامین ب کمپلکس حاوی 8 نوع مختلف از ویتامین های گروه B است و نقش مهمی در تبدیل غذا به انرژی در بدن دارد. هر کدام از ویتامین های گروه B به تنهایی نقش ویژهای در سلامتی فرد دارند.
مکمل ویتامین ب کمپلکس شامل انواع ویتامین های گروه B در یک مکمل است. برخی از انواع مکمل های ویتامین ب کمپلکس تقریباً 100 درصد نیاز روزانه فرد به ویتامین های گروه B را تامین می کنند.
مکمل ویتامین ب کمپلکس حاوی ویتامین های زیر است:
ویتامین B1 (تیامین): ویتامین B1 یک ریز مغذی ضروری برای رشد و کمک به عملکرد صحیح برخی از ارگان های بدن مانند مغز و قلب می باشد.
ویتامین B2 (ریبوفلاوین): بدن برای آماده جذب کردن چربی ها و خرد کردن ذرات چربی و داروهای مصرفی به این ویتامین نیاز دارد.
ویتامین B3 (نیاسین): بدن انسان برای سلامت پوست، سیستم اعصاب و سیستم گوارش به این ویتامین نیاز دارد. گاهی اوقات پزشکان به منظور تعادل سطح کلسترول خون برای بیماران نیاسین با دوز بالا تجویز می کنند.
ویتامین B5 (پانتوتنیک اسید): ویتامین B5 برای سلامت مغز و سیستم اعصاب مفید است.
ویتامین B6 (پیریدوکسین): ویتامین B6 به ساخت گلبول های قرمز خون کمک میکند. گلبولهای قرمز نقش حیاتی در بدن داشته و اکسیژن را به تمامی سلول های بدن میرسانند. علاوه بر این ویتامین به تقویت سیستم ایمنی کمک می کند.
ویتامین B7 (بیوتین): بیوتین یک ریز مغذی ضروری برای سلامت مو و ناخن و سلامت عملکرد سیستم عصبی است.
ویتامین B9 (فولیک اسید): بدن از فولیک اسید و یا فرم طبیعی آن یعنی فولات برای ساخت DNA استفاده می کند. طی دوران بارداری مصرف فولیک اسید میتواند مانع نقص های جنینی شود.
ویتامین B12 (کوبالامین): سیستم عصبی و سلولهای خونی به ویتامین B12 نیاز دارند. کمبود ویتامین B12 در بدن میتواند باعث نوعی کم خونی به نام آنمی پرنیشیوز شود.
مقدار مصرف روزانه
مکمل های ویتامین ب کمپلکس تقریبا 100 درصد نیاز روزانه فرد به همه هشت نوع از انواع ویتامین های گروه B را تامین میکنند. اما برخی از آنها ممکن است مقادیر بیشتر یا کمتری از نیاز روزانه فرد به ویتامین B داشته باشند. بنابراین قبل از شروع مصرف این مکمل ها بهتر است حتماً با پزشک یا داروساز مشورت کنید.
میزان مصرف توصیه شده انواع ویتامین های گروه B به شرح زیر است. البته لازم به ذکر است که افراد مسن ممکن است به مقادیر بیشتری از انواع ویتامین B نیاز داشته باشند.

فواید ویتامین ب کمپلکس
مکمل های ویتامین ب کمپلکس برای سلامت بدن بسیار مفید هستند و برخی از مشکلات و بیماری ها با مصرف این ویتامین ها بهبود یافته و یا کنترل می شوند. در اینجا به چند مشکل و بیماری اشاره شده که مصرف ویتامین ب کمپلکس می تواند به بهبود و کنترل آنها کمک زیادی کند.
میگرن
نتایج به دست آمده از برخی تحقیقات نشان می دهد که ویتامین ب کمپلکس میتواند به پیشگیری از حملات میگرنی کمک کند. به خصوص حملاتی که با پیش علامت همراه هستند. به گفته محققان بیشترین تأثیر در این مورد ویتامین های B6 ، B9 و B12 مربوط می شود. علاوه بر این محققان اذعان میدارند که ویتامین B2 نیز در پیشگیری از میگرن موثر است. آنها می گویند ویتامین B2 در همه افراد به راحتی قابل تحمل بوده و در کاهش تعداد دفعات حملات میگرن در بزرگسالان تاثیر مثبتی دارد.
افسردگی و اضطراب
نتایج حاصل از یک بررسی که در سال 2018 صورت گرفته نشان میدهد که ویتامین B12 در افسردگی و اضطراب و نقش موثری دارد به این صورت که اغلب افراد مبتلا به افسردگی و اضطراب ویتامین B12 کافی دریافت نمیکنند. متخصصان بر این باورند که مصرف روزانه برخی از انواع ویتامین B به طور مرتب برای چندین هفته تا یک سال می تواند خطر افسردگی را کاهش دهد. یک تحقیق که در هندوستان روی تعداد محدودی بیمار صورت گرفت نیز نشان داد که کمبود ویتامین B9 و B12 نقش مهمی در ایجاد افسردگی و اضطراب دارد.
جراحات و زخم های پوستی
ویتامین های گروه B میتوانند به بهبود و جراحات زخم های پوستی نیز کمک کنند. متخصصین می گویند که مصرف ویتامین های گروه B تاثیر مفیدی بر روی روند بهبودی زخم های پوستی دارد. بررسی صورت گرفته روی موش نشان داد که ویتامین B12 میتواند موجب بهبود زخم در موش دچار دیابت شود.
تبخال
ویتامین B12 می تواند در درمان تبخال و برخی زخم های دهانی موثر باشد. در یک تحقیق انجام شده توسط محققان روی دو گروه از افراد به گروه اول پماد ویتامین ب 12 تجویز شده و به گروه دوم دارونما، نتیجه تحقیق نشان داد که افرادی که پماد ویتامین B12 مصرف میکردند درد و مشکلات کمتری در مورد تبخال داشتند.
سندروم قبل از قاعدگی
برخی شواهد بیان گر این هستند که مصرف همزمان مکمل های ویتامین B6 و کلسیم علائم سندروم قبل از قاعدگی را به طور معناداری کاهش میدهد.
چه کسانی باید مکمل ویتامین ب کمپلکس مصرف کنند؟
زنان باردار: مصرف ویتامین ب کمپلکس در دوران بارداری بسیار مهم و ضروری است. زنان باردار روزانه به 400 میکروگرم فولیک اسید نیاز دارند. البته متخصصین زنان توصیه می کنند افرادی که قصد بارداری دارند بهتر است چند ماه قبل از بارداری مصرف فولیک اسید را آغاز نمایند. علاوه بر مصرف مکمل فولیک اسید بهتر است زنان باردار از مواد غذایی غنی از فولات نیز استفاده کنند. مصرف فولیک اسید و فولات خطر نقص های جنینی به خصوص نقص های مغزی و نخاعی را کاهش می دهد.
یکی دیگر از مکمل های ضروری در دوران بارداری ویتامین B12 است. کمبود ویتامین ب 12 در طی دوران بارداری میتواند باعث سقط جنین، به دنیا آمدن نوزاد با وزن کم، فشار خون بالای مادر در طی بارداری و آنومالی های کشنده جنین شود.
افرادی که از رژیم غذایی گیاه خواری پیروی می کنند: گیاهخواران و افرادی که از رژیم گیاهخواری پیروی میکنند هیچ نوع گوشتی مصرف نمیکنند و حتی برخی از آنها هیچ نوع فرآورده حیوانی از قبیل تخم مرغ و لبنیات نیزمصرف نمیکنند. بنابراین این افراد ممکن است دچار کمبود ویتامین B12 شوند. زیرا منبع اصلی این ویتامین در فراورده های حیوانی از قبیل گوشت تخم مرغ و لبنیات است. افرادی که رژیم گیاهخواری آنها طوری است که تخم مرغ و لبنیات مصرف میکنند میتوانند ویتامین B12 کافی را دریافت کنند و افرادی که در رژیم گیاه خواری خود از هیچگونه فراوردههای حیوانی استفاده نمی کنند حتماً لازم است مکملهای ویتامین B12 مصرف کنند .
افرادی که جراحی بای پس معده انجام داده اند: افرادی که جراحی بای پس معده انجام داده اند اغلب باید از مکمل های مختلف استفاده کنند. تحقیقات نشان میدهد که این جراحی نیاز بدن به ویتامینB12 را افزایش می دهد. بنابراین این افراد باید حتی به صورت دورهای از مکملهای مولتی ویتامین که دارای ویتامینهای گروه B هستند استفاده کنند.
افراد مسن: مصرف مکمل های ویتامین ب کمپلکس برای افراد بالای 65 سال فواید زیادی دارد. این افراد معمولاً مستعد کمبود ویتامین B12 هستند. تحقیقات اولیه بیانگر این است که مصرف مقادیر مناسب ویتامین B12 به کند شدن روند پیری مغز در افراد مسن کمک می کند البته هنوز تحقیقات بیشتری در این زمینه نیاز است. کمبود ویتامین B12 و فولیک اسید در افراد مسن می تواند منجر به افسردگی در آنها شود. بررسی آماری صورت گرفته بر روی گروهی از افراد بالاتر از ?? سال در آمریکای لاتین نشان داد که علائم افسردگی در افرادی که سطح بالایی از ویتامین B6 دریافت می کردند بسیار کمتر از سایرین بود.
افرادی که دچار برخی بیماریها هستند: مصرف ویتامین ب کمپلکس برای برخی افراد که دارای مشکلات یا موارد خاصی هستند می تواند سودمند باشد. بخشی از این موارد و مشکلات عبارتند از:
وابستگی به الکل - بیماری های خود ایمنی مثل لوپوس، آرتریت روماتوئید، دیابت نوع یک- افسردگی - بیماریهای سوءجذب مانند بیماری سلیاک و بیماری کرون- بیماریهای کلیوی- ایدز - بیماریهای قلبی - آلزایمر - سرطان
عوارض جانبی و خطرات احتمالی ویتامین های گروه B
ویتامین B محلول در آب است. این بدین معناست که اغلب اوقات ویتامین اضافی توسط ادرار از بدن خارج می شود. مصرف مقادیر استاندارد و توصیه شده ویتامینهای گروه B مشکلی برای فرد ایجاد نمیکند. اما مصرف دوز بالای ویتامین های گروه B میتواند خطرناک باشد. بنابراین قبل از شروع به مصرف مکمل های ویتامین B بهتر است با پزشک یا داروساز در مورد میزان مصرف مشورت کنید.
برخی از عوارض احتمالی مصرف ویتامین ب کمپلکس عبارتند از:
-بالارفتن قندخون: دوز بالای نیکوتینیک اسید که فرم صناعی ویتامین B3 است می تواند سطح قند خون را افزایش دهد و افراد مبتلا به دیابت نباید نیکوتینیک اسید یا ویتامین B3 را با دوز بالا مصرف کنند. علاوه بر این مصرف بیش از حد مجاز نیکوتینیک اسید میتواند سبب کاهش فشار خون، احساس خستگی، سردرد، راش های پوستی و آسیب های کبدی شود. مصرف نیکوتینیک اسید با دوز بالای 500 میلی گرم در روز ممکن است باعث اسهال و افزایش ریسک خونریزی شود.
با توجه به همه گیر شدن ویروس کرونا در جهان و وارد شدن آن به ایران سایت لحظه آخر نیز وظیفه خود دانست برای اطلاع رسانی به شما مخاطبان گرامی از علائم این بیماری بگوید و توصیه هایی مفید برای پیشگیری از این بیماری نیز برای شما برشمرد و با رعایت نکات مورد نظر از شیوع بیشتر این ویروس جلوگیری شده تا هر چه زودتر در ایران ریشه کن شود و وضعیت موجود به حالت اولیه باز گردد. با ما همراه باشید تا اطلاعاتی از بیماری کرونا بدست آورید.
ادامه مطلب: راههای پیشگیری و مواجهه با ویروس جدید کرونا (Novel Coronavirus)
مقدمه: همان طور که از نام این دارو ها بر می آید ترکیباتی هستند که فشارخون را کم می کنند و برای درمان فشار خون بالا به کار می روند. فشارخون، نیرویی است که خون بر دیواره رگ ها وارد می کند. هر بار که قلب می زند خون را به درون شریانها تلمبه می کند. در این زمان فشارخون در بالاترین حد خود است که به آن فشار سیستولی یا ماکزیمم می گویند. وقتی که قلب در فاصله بین دو ضربان استراحت می کند، فشارخون پایین می آید که به آن فشارخون دیاستولی یا مینیمم می گویند. برای مثال وقتی گفته می شود فشار خون 8/12 است، عدد 12 فشارخون سیستولی و عدد 8 فشارخون دیاستولی را نشان می دهد.
از لحاظ سبب شناسی، پر فشاری خون را به دو نوع اولیه و ثانویه تقسیم می کنند. برای پر فشاری خون اولیه که اکثریت مبتلایان به فشارخون بالا را در بر می گیرد علت مشخص و قطعی پیدا نشده است اگر چه عوامل متعددی را برای بروز و ظهور آن بر می شمارند. در پر فشاری خون ثانویه، افزایش فشارخون علت مشخصی دارد؛ مثلاً تنگی شریان های کلیه، پر کاری غده فوق کلیه، اختلالات غده تیروئید و یا علل دارویی نظیر مصرف کورتون ها، قرص های پیشگیری از بارداری، دارو های ضد التهاب غیر استروئیدی نظیر ایندومتاسین و ایبوپروفن به ویژه با دوز بالا، ترکیبات ضد احتقانی نظیر پسودوافدرین و فنیلافرین که در قرص های سرماخوردگی به کار می روند و یا هورمونی به نام اریتروپوئتین که در بیماران دیالیزی مصرف می شود همگی می توانند فشارخون را بالا ببرند.
به یاد داشته باشید که نقش عوامل زمینه سازی مثل مصرف زیاد نمک، استعمال دخانیات، نوشیدن مشروبات الکلی، چاقی، کم تحرکی، مصرف زیاد چای و قهوه در ابتلا به فشارخون بالا بسیار پر رنگ است. پس توجه کنید که در کنار استفاده از دارو های پایین آورنده فشارخون، ترک عادات مضر برای سلامتی، از ضروریات کنترل فشارخون بالاست.
درمان دارویی
اگر پزشک شما تشخیص داد که شما دچار فشارخون بالا شده اید و با روش های غیر دارویی فشار خونتان پایین نمی آید برای شما داروی کاهنده فشارخون تجویز می کند که لازم است آن را مصرف کنید. دارو های ضد فشارخون انواع مختلف دارند اما کلاً در دستههای زیر قرار می گیرند:
- دارو های ادرار آور یا مدر (دیورتیک)- دارو های ضدآلدسترون
- دارو های ضد سمپاتیک (سمپاتولیتیک)
- دارو های مهار کننده آنزیم تبدیل کننده آنژیوتانسین
- دارو های مسدود کننده گیرنده آنژیوتانسین 2
- دارو های مسدود کننده کانال کلسیم
- دارو های گشاد کننده مستقیم عروقی
باید در نظر داشت که انتخاب داروی ضد فشارخون برای یک بیمار خاص، به شرایط بیمار از قبیل سن، جنس، شدت بیماری، سابقه دیابت، بیماری قلبی،کلیوی، تنفسی و... وابسته است.
دارو های ادرار آور (دیورتیک)
این داروها باعث افزایش دفع ادرار و در نتیجه کاهش سدیم (نمک) و حجم مایعات بدن می شوند. این کار به کاهش فشار خون کمک می کند، زیرا حجم خون را کم می کند.
فشارخونهای خفیف گاهی با مصرف دیورتیک ها به تنهایی درمان می شوند، اما شیوه ی متداول تر استفاده از این داروها
همراه با سایر دارو های پایین آورنده فشار خون است. دیورتیک های معروف شامل موارد زیرند:
- فورزماید
- هیدروکلروتیازید
یکی از عوارض جانبی دیورتیک ها، از دست دادن پتاسیم است که همراه با سدیم از ادرار دفع می شود.
پتاسیم برای حرکت طبیعی و بهنجار عضلات لازم است و کمبود این مادهی معدنی باعث احساس خستگی، ضعف، درد های عضلانی، گرفتگی پا، خواب آلودگی، تهوع و استفراغ و حتی مشکلات قلبی می شود. به همین دلیل بیماری که با مصرف دیورتیک ها درمان می شود، باید در کنار آن از مواد غذایی سرشار از پتاسیم مانند آب پرتقال، موز، کیوی یا مکمل های پتاسیم استفاده کند.
*بعضی از دیورتیک ها از لحاظ دفع پتاسیم اصلاح شده اند که به آنها دیورتیک های نگه دارنده پتاسیم می گویند.
این داروها عبارتند از:
- آمیلوراید
- تریامترن
بر همین اساس چون هیدروکلروتیازید پتاسیم را دفع می کند، دارویی به نام تریامترن H وجود دارد که ترکیبی از هیدروکلروتیازید و تریامترن است. حضور تریامترن در این ترکیب دارویی باعث می شود تا پتاسیم خون حفظ شود.
دارو های ضد آلدوسترون (آنتاگونیست های آلدوسترون)
این داروها را به این علت در طبقه ای جداگانه از داروهای نگهدارنده پتاسیم قرار می دهند چون به طور غیر مستقیم و با جلوگیری از اثر آلدوسترون، باعث دفع آب و نمک و حفظ پتاسیم می شوند. از این خانواده دو داروی زیر در داروخانههای ایران وجود دارد:
- اسپیرونولاکتون
- اپلرنون
اسپیرونولاکتون چون اثرات ضد آندروژنی دارد یعنی با اثرات هورمون مردانه یا تستوسترون مقابله می کند در درمان آکنه، پر مویی خانم ها، بلوغ زود رس در پسران و برخی از اختلالات غدد درون ریز مصرف می شود. پس می توان حدس زد که اسپیرونولاکتون یک سری عوارض مربوط به غدد هم دارد. مثلا می تواند باعث بزرگ شدن پستان ها در آقایان شود و یا میل جنسی و توان جنسی را کاهش دهد. البته اپلرنون که اخیراً به بازار دارویی معرفی شده است عوارض جانبی اسپیرونولاکتون را ندارد و از این لحاظ به اسپیرونولاکتون برتری دارد.
برای اطلاعات بیشتر درباره این داروها، به بخش " از دارو های دیورتیک یا ادرار آور چه می دانیم" مراجعه کنید.
باید ها و نباید های دارو های ادرار آور:
- از آنجا که این داروها، تولید ادرار را زیاد می کنند توصیه می شود تا در ابتدای روز و صبح ها مصرف شوند تا خواب فرد را به هنگام شب مختل نکنند.
- دارو هایی نظیر هیدروکلروتیازید نه تنها باعث دفع کلسیم از ادرار نمی شوند بلکه غلظت کلسیم خون را هم بالا می برند.
- قدرت ادرار آوری فورزماید بسیار بیشتر از هیدروکلروتیازید است. بنابراین در مصرف آن بیشتر مراقب از دست رفتن زیاده از حد آب و نمک از بدن باشید چون اگر آب و نمک زیادی از دست رود فرد ممکن است در حالت ایستاده دچار سرگیجه شود و حتی غش کند. اگر چه ضعف و خستگی از عوارض مدرهاست.
- هیدروکلروتیازید و فورزماید هر دو می توانند قندخون و اسید اوریک خون را افزایش دهند.
- مواظب مصرف هم زمان فورزماید با سایر داروها باشید. این دارو با دیگوگسین که یک داروی قلبی است تداخل دارد و یا اگر
با داروی ضد انعقاد خون معروفی به نام وارفارین مصرف شود، می تواند فرد را مستعد خونریزی کند.
- تجویز هیدروکلروتیازید و فورزماید در بارداری و شیردهی توصیه نمی شود.
دارو های ضد سمپاتیک (سمپاتولیتیک)
این داروها به چندین گروه مختلف تقسیم بندی می شوند. نحوه اثر این داروها بدین صورت است که با مسدود و مهار کردن سیستم عصبی سمپاتیک فشار خون را کاهش می دهند.
برای اطلاعات بیشتر درباره این داروها، به بخش " از دارو های موثر بر دستگاه عصبی خود کار چه می دانیم" مراجعه کنید.
انواع این داروها بر اساس محل اثرشان به دو دسته اصلی تقسیم می شوند که عبارتند از:
1- مهار کننده های سیستم عصبی سمپاتیک مرکزی
این گروه از داروهای ضد فشار خون به جای تاثیر مستقیم بر سیستم قلبی-عروقی، بر سیستم عصبی مرکزی اثر می کنند. به همین دلیل این داروها در ابتدای مصرف شان باعث خواب آلودگی می شوند و در صورت مصرف باید از کار هایی مثل رانندگی که نیاز به هشیاری دارند اجتناب کرد.
نمونه ای از داروهای این دسته عبارتند از:
- متیل دوپا
- کلونیدین
امروزه با وجود دارو های جدیدتر ضد فشارخون معمولاً از متیل دوپا دیگر برای کنترل فشارخون بالا استفاده نمی شود مگر در مواردی مانند فشارخون دوران حاملگی که داروی ایمنی در بارداری محسوب می شود. کلونیدین هم انتخاب اول برای کنترل فشار خون بالا نیست. اگر چه کلونیدین غیر از اثر کاهنده فشارخون کاربرد های دیگری دارد که تجویز آن را بیشتر می کند (مثلاً از این دارو برای کنترل علائم ترک اعتیاد به مواد افیونی و الکل و سیگار، تسکین بعضی از درد ها و یا گر گرفتگی دوران یائسگی استفاده می شود).
2- مسدود کننده های گیرنده آدرنرژیک که خود این گروه به سه دسته عمده تقسیم می شوند:
الف- مسدودکننده های گیرنده آلفا آدرنرژیک (مثل پرازوسین و ترازوسین)
امروزه با وجود دارو های جدیدتر ضد فشارخون مصرف این دارو ها خیلی رایج نیست. قبلاً از این دارو ها در کنترل علائم بزرگی خوش خیم پروستات استفاده می شدند اما تجویز آن ها به این منظور هم با ظهور دارو های اختصاصی تری مثل تامسولوسین از رواج افتاده است.
ب- مسدود کننده های گیرنده بتا آدرنرژیک (مثل پروپرانولول، آتنولول و متوپرولول)
پ- مسدود کننده های آلفا و بتا آدرنرژیک (مثل کارودیلول)
سرنوشت دارو در بدن (فارماکوکینتیک)
اکثر دارو های سمپاتولیتیک به خوبی از دستگاه گوارش جذب می شوند؛ به طور گسترده در بدن متابولیزه می شوند و به راحتی از طریق ادرار دفع می شوند.
نحوه اثر دارو در بدن (فارماکودینامیک)
دارو های سمپاتولیتیک، سیستم عصبی سمپاتیک را مهار کرده و با کاهش برون ده قلبی و گشاد کردن عروق محیطی فشارخون را کاهش می دهند. البته یک تفاوت مهم در کارکرد مسدود کننده های آلفا آدرنرژیک با بتا آدرنرژیک وجود دارد. دارو های مسدود کننده گیرنده های آلفا آدرنرژیک، جلوی اثر یک سری ترکیبات مهم در بدن مثل آدرنالین و نورآدرنالین را بر روی رگ ها می گیرد. چون آدرنالین و نورآدرنالین تنگ کننده عروق هستند با جلوگیری از اثرشان، رگ ها تنگ نمی شوند و در نتیجه فشار خون بالا نرفته و پایین باقی می ماند. اما مسدود کننده های گیرنده بتا آدرنرژیک محل اصلی شان قلب است و باعث کاهش ضربان قلب می شوند و از این طریق فشار خون را کاهش می دهند. البته مقاومت رگ ها و تنش آنها را نیز کم می کنند و با شل کردن نسبی عروق از این راه هم به کاهش فشارخون کمک می کنند.
باید ها و نباید های دارو های ضد فشارخون سمپاتولیتیک:
- مسدود کننده های گیرنده آلفا آدرنرژیک مثل پرازوسین و ترازوسین می توانند در اولین دوز مصرفی و یا افزایش سریع دوز مصرفی افت شدید فشارخون بدهند. این مسئله به ویژه همراه با دارو های مدر یا مسدود کننده گیرنده بتا خطرناک است چون در تغییر وضعیت ناگهانی از خوابیده به ایستاده قلب قادر به جبران افت فشارخون نیست و برای لحظاتی خون به مغز نمی رسد و فرد غش می کند و می افتد. پس مراقب این حالت که به آن افت فشارخون وضعیتی می گویند باشید و برای جلوگیری از آن توصیه می شود وضعیت خود را ناگهانی تغییر ندهید.
- مسدودکننده های گیرنده بتا آدرنرژیک ممکن است باعث افت فشار خون و برادیکاردی شوند (کاهش ضربان قلب یا نبض به کمتر از 60 ضربه در دقیقه را کُندتَپشی یا برادیکاردی میگویند).
-کاهش میل جنسی، افسردگی، خواب آلودگی، افزایش وزن، تاری دید، خستگی می تواند از عوارض دارو های مسدود کننده های گیرنده بتا آدرنرژیک باشد.
- دارو های مسدود کننده های گیرنده بتا آدرنرژیک می توانند سبب تشدید آسم شوند اگر چه این عارضه با دارویی مثل پروپرانولول بیشتر دیده می شود.
- دارو های مسدود کننده های گیرنده بتا آدرنرژیک علائم افت قند خون را می پوشانند و جلوی مکانیسم های جبرانی بدن را نیز می گیرند و فرد متوجه افت قند خونش نمی شود. این مسئله در مبتلایان به دیابت در صورت افت قند خونشان به علت مصرف انسولین و سایر دارو های کاهنده قند خون می تواند مسئله ساز و خطرناک باشد.
-مصرف دارو های مسدود کننده های گیرنده بتا آدرنرژیک را ناگهانی قطع نکنید. این کار باعث افزایش فشارخون و ضربان قلب می شود و در افراد مستعد مثل مبتلایان به آنژین صدری و یا فشارخون های بالا می تواند نتایج جبران ناپذیری داشته باشد. پس مصرف این داروها را در صورت صلاح دید پزشک معالج باید به تدریج و در عرض چند هفته کم و سرانجام قطع کرد.
- به علت کاهش ضربان قلب و تضعیف سیستم سمپاتیک، مصرف دارو های مسدود کننده های گیرنده بتا آدرنرژیک برای ورزشکاران قدرتی مناسب نیست.
مهار کننده های آنزیم تبدیل کننده آنژیوتانسین
از این دسته داروها وقتی استفاده میشود که مهار کننده های بتا آدرنرژیک و یا داروهای دیورتیک نتوانند فشار خون را پایین بیاورند. داروهایی از این دسته که مصرف شان بسیار رایج است عبارتند از:
- انالاپریل
- کاپتوپریل
- لیزینوپریل
سرنوشت دارو در بدن (فارماکوکینتیک)
از لولهی گوارش جذب و در اکثر بافتهای بدن توزیع میشوند. به طور عمده در کبد متابولیزه شده و از طریق کلیهها و ادرار دفع میشوند.
نحوه اثر دارو در بدن (فارماکودینامیک)
کلیه ها پروتئینی به نام رنین ترشح میکنند (اصلاً نام رنین از ریشه لاتین واژه کلیه آمده است). رنین باعث میشود در طی یک سری فعل و انفعالات در بدن مادهای به نام آنژیوتانسین 2 تولید شود که رگ ها را به شدت تنگ می کند و فشارخون را بالا می برد. از طرف دیگر حاصل این واکنش ها آزاد شدن هورمونی به نام آلدوسترون از قشر غده فوق کلیه یا آدرنال است که باعث می شود کلیه، آب و نمک (منظور سدیم است) را در بدن نگه دارد و با این کار حجم خون را بالا برده و از این راه نیز باعث افزایش فشارخون می شود.
حالا دارو هایی نظیر کاپتوپریل و انالاپریل در مرحله ای از این فعل و انفعالات اثر می کنند و با جلوگیری از فعالیت یک آنزیم مهم به نام آنزیم تبدیل کننده آنژیوتانسین، نمی گذارند که آنژیوتانسین 2 تولید شود. پس رگ ها تنگ نمی شوند و فشار خون پایین می آید. همچنین هورمون آلدوسترون هم دیگر تولید نمی شود و در نتیجه آب و نمک بیشتری از راه ادرار دفع می شود. با این کار نیز حجم خون و در نتیجه فشار خون پایین می آید و از بار قلب که به علت فشارخون بالا زیاد شده، کاسته می شود.
باید ها و نباید های دارو های مهار کننده های آنزیم تبدیل کننده آنژیوتانسین:
- سرفه خشک از عوارض معمول این داروها به ویژه در زنان است.
- مصرف این داروها در دوران بارداری مجاز نیست. اگر قصد باردار شدن دارید حتما به پزشک تان بگویید تا داروی تان را با یک داروی ایمن در دوران بارداری عوض کند.
- این دارو ها در ابتدای مصرف ممکن است سبب افت زیاد فشارخون شوند.
- این دارو ها میزان پتاسیم خون را افزایش می دهند. مراقب رژیم های غذایی پر پتاسیم و یا مصرف هم زمان با دارو هایی مثل مدر های نگه دارنده پتاسیم باشید.
- این دارو ها ممکن است حس چشایی را مختل کنند.
- این دارو ها ممکن است باعث ایجاد راش یا بثورات پوستی شوند.
دارو های مسدود کننده گیرنده آنژیوتانسین 2
همان طور که در بخش دارو های مهار کننده آنزیم تبدیل کننده آنژیوتانسین گفته شد در همه افراد از جمله مبتلایان به فشار خون بالا مادهای تولید می شود که به آن آنژیوتانسین 2 گفته می شود. این ماده با وصل شدن به گیرندههای خود در عروق باعث تنگ شدن آنها می شود. کاری که دارو های این گروه می کنند این است که روی این گیرنده ها می نشینند و به اصطلاح آنها را مسدود می کنند و جلوی وصال! آنژیوتانسین 2 را با گیرنده های خود می گیرند. در نتیجه رگ ها دیگر تنگ نمی شوند، آلدوسترون ساخته و آزاد نمی شود و نهایتاً فشارخون پایین می آید. از داروهای این خانواده که اتفاقاً از پر مصرف ترین دارو های فشارخون به شمار می روند و در ایران هم وجود دارند می توان به لوزارتان و والزارتان اشاره کرد. اخیراً هم داروی اپروسارتان به بازار دارویی ایران راه پیدا کرده است.
(توجه کنید پسوند "زارتان" در این دارو ها در کشور ها و با گویش های مختلف "سارتان" هم تلفظ می شود).
سر نوشت دارو در بدن (فارماکوکینتیک)
فارماکوکینتیک دارو های این دسته با هم متفاوت و عامل وجود تعداد زیاد دارو های این خانواده نیز همین نکته است؛ وگرنه این که از لحاظ اثر بخشی خیلی با هم متفاوت باشند محل سوال است.
نحوه اثر دارو در بدن (فارماکودینامیک)
این دارو ها نیز اثر خود را با مداخله بر سیستم رنین-آنژیوتانسین-آلدوسترون اعمال می کنند. اما یک گام تخصصی تر عمل می کنند یعنی به آنزیم تبدیل کننده آنژیوتانسین کاری ندارند و مانند کاپتوپریل یا انالاپریل مستقیماً جلوی تولید آنژیوتانسین 2 را نمی گیرند. به جای آن به گیرنده های آنژیوتانسین 2 بر روی عروق می چسبند و نمی گذارند این ماده عروق را تنگ کند و دیگر آلدوسترون ساخته و ترشح نمی شود و با این کار باعث کاهش فشار خون می شوند.
باید ها و نباید های دارو های مسدود کننده گیرنده آنژیوتانسین 2 :
- این دارو ها با دارو های زیادی تداخل دارند. برای مثال اگر لوزارتان همراه با فلوکونازول (که یک داروی ضد عفونت های قارچی است) مصرف شود غلظت لوزارتان در خون افزایش پیدا کرده و باعث کاهش بیش از حد فشار خون می شود؛ و یا دارویی به نام ریفامپین که یک آنتی بیوتیک ضد سل است باعث کاهش اثر این خانواده از داروهای ضد فشارخون می شود.
- اگر این دارو ها همراه با مکمل های پتاسیم مصرف شود خطر افزایش بیش از حد پتاسیم محتمل است چون این داروها خودشان به تنهایی پتاسیم خون را بالا می برند.
- مصرف این داروها در دوران حاملگی و شیردهی ممنوع است.
مسدود کننده های کانال کلسیم
این دارو ها از ورود کلسیم به داخل سلول های عضلانی عروق جلوگیری می کنند. در نتیجه رگ ها شل و گشاد می شوند. این دارو ها عبارتند از:
- دیلتیازم
- وراپامیل
- آملودیپین
- نیفدیپین
البته به یاد داشته باشید که دارو های این خانواده علاوه بر عروق بر قلب نیز تاثیرات زیادی دارند. به همین دلیل است که این دارو ها از دسته دارو های گشاد کننده عروق که فقط تاثیر شان روی عروق است و تاثیر چندانی روی قلب ندارند، سوا شدهاند و جداگانه از آنها یاد می شود. به ویژه دارو هایی مثل دیلتیازم و وراپامیل را فقط به منظور کاهش فشار خون به کار نمی برند بلکه در درمان و کنترل سایر بیماری های قلبی مصرف می شوند. البته دو داروی آملودیپین و نیفدیپین اثرات شان بر روی عروق به مراتب بیش از اثرات شان روی قلب است به طوری که داروی آملودیپین یکی از پر مصرف ترین دارو های ضد فشارخون است.
باید ها و نباید های مسدود کننده های کانال کلسیم
اگر هر کدام از عوارض زیر را مشاهده کردید با پزشک تان درباره آنها مشورت کنید:
- ادم ساق و قوزک پا؛ یبوست (بیش از همه با دیلتیازم دیده می شود)؛ بر افروختگی صورت و گر گرفتگی؛ سرگیجه و سردرد به ویژه در اوایل درمان.
- دیلتیازم و وراپامیل ضربان قلب را کند می کنند و می توانند سبب اختلالات ریتم قلب شوند. ضربان قلب و فشار خونتان را مرتب پایش کنید.
- در موارد نارسایی قلبی و بزرگ شدن قلب، این دارو ها انتخاب مناسبی به عنوان ضد فشارخون نیستند.
- در موارد وجود آسم، دیابت و اختلالات کلیوی، اگر به عنوان داروی ضد فشارخون تجویز و مصرف شوند، مشکلی روی بیماری زمینه ای فرد ایجاد نمی کنند.
- نیفدیپین و آملودیپین می توانند سبب بزرگی لثه ها شوند.
گشاد کننده مستقیم عروقی
این دارو ها همان طور که از نام شان پیداست مستقیماً اثر کرده و عروق اعم از سرخ رگ ها و سیاه رگ ها را گشاد می کنند. دارو های این خانواده عبارتند از:
- هیدرالازین
- مینوکسیدیل
- دی ازوکسید
- نیتروپروسید
سه داروی مینوکسیدیل و هیدرالازین و دی ازوکسید در موارد فشارخون های حاد و مقاوم به درمان و همراه با سایر دارو های ضد فشارخون به کار می روند وگرنه دارو هایی نیستند که همان اول کار مصرف شوند. نیتروپروسید هم داروی بیمارستانی بوده و در بحران های فشارخون و موارد اورژانس از آن استفاده می شود. این دارو ها چون باعث افت شدید فشار خون می شوند سیستم عصبی سمپاتیک را فعال می کنند و به جبران این اثر ضربان قلب بالا رفته و عروق منقبض می شوند. برای مقابله با این عارضه هم زمان از دارو های دیگر ضد فشارخون استفاده می شود.
سرنوشت دارو در بدن (فارماکوکینتیک)
اکثر این دارو ها به خوبی جذب و در بدن پخش می شوند؛ در کبد متابولیزه شده و از طریق ادرار دفع می شوند.
نحوه اثر دارو در بدن (فارماکودینامیک)
گشاد کننده های عروقی مستقیم با شل کردن عضلات صاف جدار عروق سبب کاهش مقاومت عروقی شده و فشار خون را کاهش می دهند.
باید ها و نباید های گشاد کننده مستقیم عروقی:
- عوارضی مثل اِدم (یعنی احتباس آب و نمک که خود را با ورم مثلاً در ساق و قوزک پا نشان می دهد)، سردرد، تپش قلب، درد قفسه سینه، حساس شدن پستان ها، خستگی، راش پوستی ممکن است رخ دهد.
- به یاد داشته باشید هیدرالازین ممکن است در بعضی افراد ایجاد عارضه ای به نام لوپوس کند که خود را به شکل درد عضلات و مفاصل نشان می دهد.
- مینوکسیدیل می تواند باعث عارضه پر مویی شود. در واقع با کشف تصادفی این عارضه بود که امروزه از محلول ها و لوسیون های مینوکسیدیل برای طاسی سر و رویش موی مجدد استفاده می شود.
باید ها و نباید های کلی دارو های ضد فشارخون:
- انتخاب بهترین داروی ضد فشارخون به مسائل مختلفی بستگی دارد از جمله سن و سال فرد؛ سابقه خانوادگی؛ جنس فرد؛ بیماری های همراه فشار خون بالا نظیر دیابت، آسم، بیماری های کلیوی؛ سابقه حساسیت دارویی و شدت بیماری. پزشک تان با در نظر گرفتن نکاتی از این دست برای تان دارو تجویز می کند.
- تضمین اثر بخشی دارویی، با کم کردن یا حذف کامل عوامل مضری مانند دخانیات، مشروبات الکلی و نمک غذا ممکن است. با تغییر سبک زندگی ممکن است پزشک تان بتواند مقدار داروی مصرفی شما را کم و یا حتا قطع کند.
- دارو های ضد فشارخون تان را هیچ گاه سر خود و ناگهانی قطع نکنید. این کار می تواند عواقب خطرناکی داشته باشد.
- هیچ گاه دارو های مصرفی خودتان از جمله دارو های ضد فشار خون تان را به دیگران توصیه نکنید.
- مراقب مصرف هم زمان داروهایی که فشار خون را بالا می برند باشید. یکی از رایج ترین این دارو ها، ضد التهاب های غیر استروئیدی نظیر ایندومتاسین و ایبوپروفن است.
- بدون مشورت با پزشک یا داروساز از هیچ داروی گیاهی و شیمیایی دیگر برای کاهش فشار خون و یا سایر مشکلات و بیماری های همراه تان استفاده نکنید.




